糖尿病について
糖尿病とは血糖値(血液中のブドウ糖の濃度)が病的に高い状態をさす病気です。
糖尿病には大きく分けて「1型糖尿病」と「2型糖尿病」の2つのタイプがあります。
「1型糖尿病」は、ウイルス感染や自己免疫の異常などにより、インスリンを分泌する膵臓が破壊されて発症する糖尿病です。全体の5%の方がこのタイプの糖尿病です。小児期に
発症することが多いですが、成人や高齢者でも突然発症するケースもあります。
「2型糖尿病」は、膵臓のインスリン分泌能力などの遺伝的要因に加えて、食べ過ぎ、運動不足、肥満、ストレスなどの環境要因が加わって発症する糖尿病です。全体の95%の方がこのタイプの糖尿病です。日本での患者数は1,200万人で、予備軍まで含めると2,200万
人もいます。
またその他にも妊娠糖尿病、薬の副作用、膵臓・肝臓・ホルモンの病気によって糖尿病になるケースもあります。
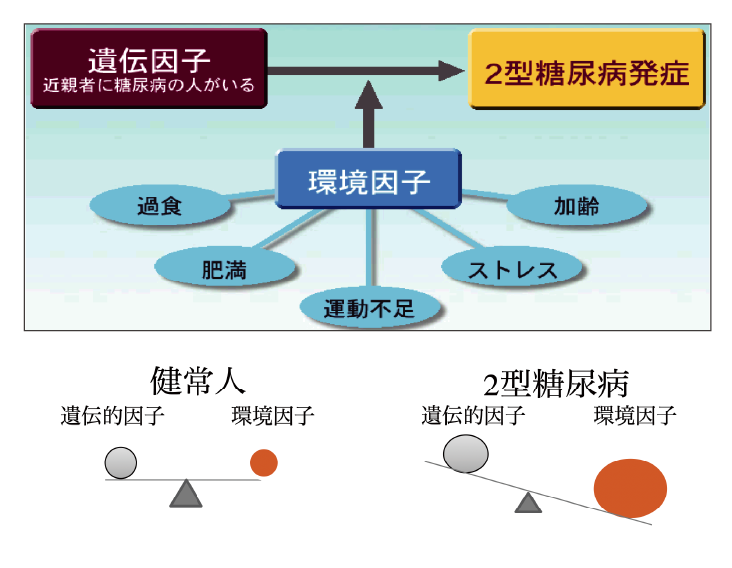
同じような体型でも糖尿病の人と健康な人がいます。糖尿病の発症は食事や運動などの生活習慣による環境因子だけでなく、遺伝因子も関与します。遺伝因子とは近親者に糖尿病の人がいるかどうかの家族歴です。
健常人では遺伝因子と環境因子のバランスが取れていますが、生活習慣の乱れにより遺伝因子に対して環境因子の方が大きくなるとバランスを崩し糖尿病を発症します。痩せていても糖尿病の人がいますが、少しの環境因子でも遺伝的に糖尿病になりやすい人だ
と言えます。
〈糖尿病の症状〉
糖尿病の初期症状と言われているものは様々ですが、全く症状がない場合が多いです。
健康診断などで血液検査を受けて、初めて気づかれる方も多いです。
糖尿病により血糖値が高くなると以下のような症状が出現することがあります。
- 全身の倦怠感がある、疲れやすい
- のどが渇く
- 水分を摂る量が多い
- トイレに行く回数が多い
- 夜中も目が覚めてトイレに行く
- 太っていたのに急に痩せてきた
〈糖尿病の検査〉
糖尿病の診断は下記の検査を組み合わせて判定します。
1回の採血検査で糖尿病と確定することもありますし、
別の日にもう一度検査(糖負荷試験など)が必要なこともあります。

糖尿病の合併症について
糖尿病の患者さんにとって、大きな問題は合併症が進行することです。
血糖管理が悪い状態が続くと、細小血管障害(神経障害、網膜症、腎症)や動脈硬化による大血管障害(心筋梗塞、脳梗塞、足壊疽など)を引き起こし、最悪の場合は死に至る危険な病気です。
また最近では認知症、骨粗しょう症、歯周病、感染症、がん、睡眠時呼吸症候群、皮膚疾患、感染症なども糖尿病の合併症の1つと考えられています。血糖値を管理することで合併症の悪化を防ぐことは非常に重要です。
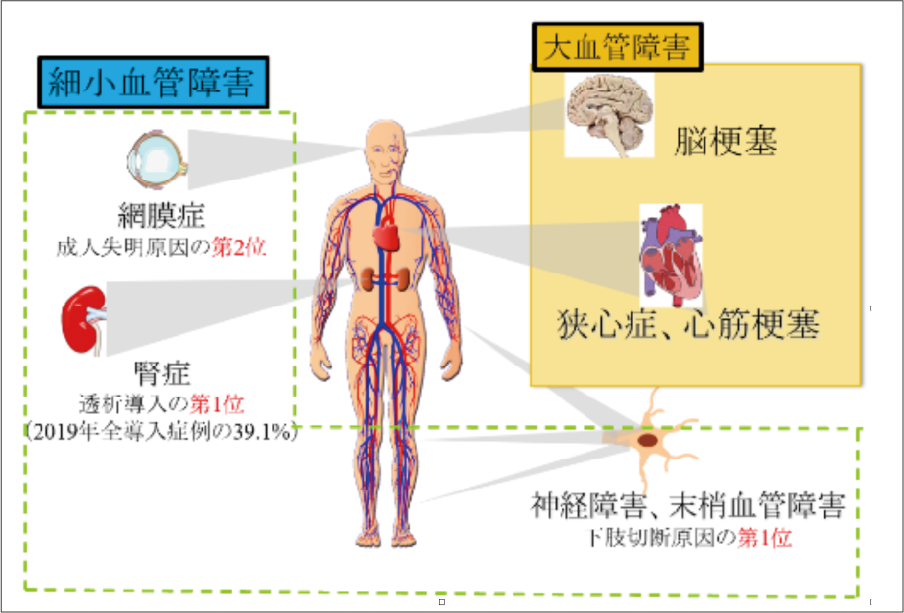
糖尿病性神経障害
下肢切断の原因の最多で、足が腐るいわゆる足壊疽によって年間3,000人以上が下肢を切断します。
最も多い自覚症状は、感覚神経の障害によって両手足、特に足先の痺れや痛みなどがあります。一方で狭心症や心筋梗塞の痛みを感じにくくなり、発見が遅れてしまう危険性もあります。また運動神経障害でこむらがえり(足がつる)、自律神経障害で便秘や下痢、起立性低血圧、膀胱の機能障害、勃起障害、不整脈、無自覚性の低血糖など様々な症状が現れます。
症状に応じて薬剤を服用したり、生活の中での工夫を行います。
糖尿病性網膜症
失明の原因第2位で年間3,500人以上が糖尿病性網膜症によって失明します。眼底出血が進行するまで自覚症状が出現しないことが多く、半年から1年毎の定期的な眼科受診が 必要です。
糖尿病性腎症
透析導入の原因の第1位で年間15,000人以上が糖尿病性腎症が原因で透析になります。透析導入になると著しく生命予後が悪くなるため、腎機能が悪くならないように血液検査や尿検査(一般検尿、アルブミン尿など)を定期的に施行します。
大血管障害(狭心症、心筋梗塞、脳梗塞、足壊疽など)
糖尿病では高血圧、脂質異常症、肥満、喫煙によって動脈硬化が更に進行して狭心症、心筋梗塞、脳梗塞、足壊疽などの危険が高まります。よって高血圧・脂質異常症の治療、肥満の是正、禁煙を同時に行う必要があります。
動脈硬化の検査としては、頸動脈エコーやABI/PWVという機器を用いて血管年齢(血管の硬さ)や下肢の動脈が狭くなっていないか検査します。また心臓エコーや心電図で狭心症や不整脈の検査も行います。
がん(悪性腫瘍)
肝臓がん、膵臓がん、大腸がん は糖尿病患者で多くなることが報告されています。腹部エコーや便潜血検査でがんのチェックを行います。急激に血糖コントロールが悪化している場合にはがんが発生している可能性があります。
〈血糖値の目標について〉
一般的には細小血管障害の予防のためHbA1c7%未満が目標になります。一方で低血糖のリスクが高い場合には8%未満、若年で糖尿病発症から早期の場合には血糖正常化を目指して6%未満を目標にします。


- 注1)
- 適切な食事療法や運動療法だけで達成可能な場合、または薬物療法中でも低血糖などの副作用なく可能な場合の目標とする。
- 注2)
- 合併症予防の観点からHb1cの目標を7%未満とする。対応する血糖値としては、空腹時血糖値130mg/dL未満、食後血糖値180mg/dL未満をおおよそ目安とする。
- 注3)
- 低血糖などの副作用、そのほかの理由で治療の強化が難しい場合の目標とする。
- 注4)
- いずれも成人に対しての目標値であり、また妊娠例は除くものとする。
一方で高齢者の糖尿病で、インスリンやSU剤など低血糖の危険性のある薬剤を使用している場合には、低血糖を避ける必要があることから目標値が異なり、65-75歳では7.5%未満、75歳以上では8.0%未満が目標です(下の図を参照)。また認知症やADL(日常生活の活動度)が大幅に低下している高齢者では8.5%未満が目標となります。
よって患者さん毎にきちんとHbA1cの目標値を立てることが重要です。


〈糖尿病の治療について〉
糖尿病治療の基本は、食事療法と運動療法、すなわち生活習慣の是正で効果不十分な場合は薬物療法を追加します。
糖尿病患者さんの年齢や体型、ライフスタイルによって生活習慣の問題も様々です。食事の摂り方、間食・外食の注意点や、患者さんの身体機能に応じて可能な運動習慣の取り組みなど、患者さんに応じた無理のない継続可能な生活習慣の見直しを提案します。
現在糖尿病の治療薬は非常に種類が多く、患者さんの年齢や体型、併存症、膵臓の機能などによって、患者さん毎に合ったオーダーメイドに治療法を選択出来る時代です。以前は注射=インスリンと考える患者さんも多かったと思いますが、現在はGLP-1受容体作動薬など週1回の注射薬を先に使用するケースが多く、注射の頻度や低血糖・体重増加のリスクが軽減できるようになりました。もちろん1型糖尿病や2型糖尿病でも膵臓からのインスリン分泌が悪い方はインスリンを継続する必要がありますが、生活習慣の見直しとともに患者さんに合った薬剤を調節することでインスリンを離脱出来るケースもあります。
また糖尿病の分野では治療薬のみならず、近年医療機器も進化しており、2週間にわたり24時間の血糖値をモニタリング出来るフリースタイルリブレも登場し、インスリン治療を行っている患者さんで保険適応になっています。
当クリニックは様々な背景を考慮して、患者さん毎にマッチしたオーダーメイドの糖尿病治療を提供します。またなかなか血糖値が改善されない方、治療法などの見直しの希望などでご相談されたい患者さんもお気軽にご相談して下さい。糖尿病専門医として、患者さんに満足して頂ける診療を提供できるように心掛けています。
甲状腺の病気について
甲状腺の病気は特に女性の方に非常に多い疾患です。
院長は糖尿病専門医だけでなく、甲状腺専門医・内分泌代謝科専門医でもあり、これまで甲状腺の病気の患者さんも多く診療してきました。
甲状腺は頚部の前面の下部にある臓器で、甲状腺から分泌されるホルモンは主に全身の臓器(心臓、消化管、骨など)の代謝を活性化する作用があります。甲状腺の病気は特に女性に多く、血縁者に集まりやすいのが特徴です。
甲状腺ホルモンが出すぎたり(甲状腺機能亢進症)、不足すると(甲状腺機能低下症)さまざまな症状が現れます。
検査は採血や甲状腺のエコー検査を行います。当院では当日迅速にて甲状腺ホルモンの数値を把握して抗甲状腺薬や甲状腺ホルモンの投薬量の調整を行います(採血から約30~40分前後で検査結果が判明します)。
甲状腺機能亢進症、低下症のいずれも内服薬で治療する場合が多いですが、稀に「バセドウ病」では手術や放射線療法が必要な場合があります(その際には適切な総合病院へご紹介致します)。
また当院では甲状腺腫瘍(できもの)の検査もエコーで行い、多くの場合は変化がなければ画像フォローで経過をみますが、大きな場合や画像に変化があった場合などは総合病院での細胞診(直接、甲状腺に針を刺して細胞の良性・悪性を調べる検査)が必要です。そのような場合は速やかにご紹介させて頂きます。

甲状腺機能亢進症
代表的な原因は「バセドウ病」ですが、「無痛性甲状腺炎」、「亜急性甲状腺炎」、「プランマー病(機能性結節)」が原因のこともあります。
- [機能亢進症が疑われる症状]
- 発汗、動悸、振戦、易疲労感、下痢、体重減少、不眠、易怒性 (怒りっぽい)など
甲状腺機能低下症
代表的な原因は「橋本病(慢性甲状腺炎)」です。妊娠中は甲状腺機能がほぼ正常であっても治療が必要な場合があります。
- [機能低下症が疑われる症状]
- 全身倦怠感、むくみ、体重増加、便秘、寒がり、皮膚の乾燥など
一般内科診療について
全身倦怠感、疲れやすい、息切れ、体重の減少、めまい、立ちくらみ、吐き気、貧血など、お困りの症状を認めた際は気軽にご相談ください。
インフルエンザや新型コロナなどの感染症の拡大防止・院内感染を避けるため、発熱・かぜ症状(せき・のどの痛みなど)で受診を希望される方への対応は以下の通りとさせていただきます。
●発熱・かぜ症状で受診を希望される方は来院される前に必ずお電話をお願いいたします。
●来院後、必要に応じて新型コロナウイルスやインフルエンザウイルスの抗原検査を行います。
生活習慣病について
生活習慣病はかつては成人病とも呼ばれ、主に生活習慣の乱れ(食生活、運動、飲酒、喫煙など)から発症するといわれています。
主な生活習慣病は、糖尿病、高血圧症、高脂血症(高コレステロール血症・脂質異常症)、痛風(高尿酸血症)、脂肪肝、肥満症、睡眠時無呼吸症候群などが挙げられます。
採血や採尿、エコー検査(腹部エコー、頸動脈エコー)、簡易睡眠検査などを行います。
当院では糖尿病だけでなく、全ての生活習慣病を改善させるため、管理栄養士から食事へのアドバイスや運動療法のご提案、患者さんごとにあった薬剤の調節を行います。

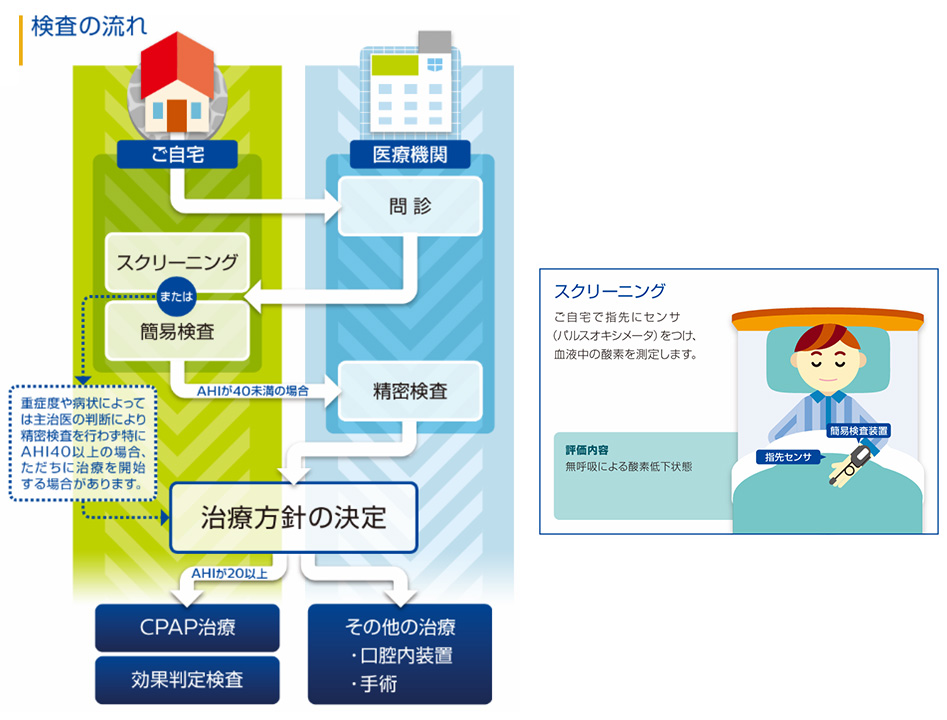
睡眠時無呼吸症候群の検査に関して
ご家族から睡眠中のいびきや呼吸の一時的停止を指摘されたことは無いでしょうか。また睡眠時無呼吸症候群は日中の眠気や夜間尿、倦怠感、頭の重い感じ、血圧上昇や血糖値悪化などの原因にもなります。当院では問診・診察などを行った上で、自宅で睡眠中に行える簡易睡眠検査に対応しております。検査会社よりご自宅に簡易検査キットをお届けし、ご自宅での一晩の睡眠状況の結果を後日、クリニックで説明します。検査費用は検査料・検査判断料を含めて3割負担の方で2700円です(保険適応)。是非一度お気軽にご相談ください。
睡眠時無呼吸症候群についてわかりやすく解説されたサイトはこちらですので、あわせてご参照ください。
肥満症について
日本肥満学会: 肥満症診療ガイドライン2022.より引用〈肥満症とは〉
肥満症とは、医学的に減量が必要な肥満のことをいい、ひとつの疾患として扱われます。
肥満によって生じる、または肥満に関連する健康障害がある場合、あるいは内臓脂肪の蓄積によってそれらの健康障害が起こりやすい状態(内臓脂肪型肥満)である場合に、肥満
症と診断されます。
以下のような健康障害をお持ちの方で、肥満(BMIが25以上)であれば、肥満症に該当する可能性があります。
〈肥満によって生じる、または肥満に関連する健康障害〉

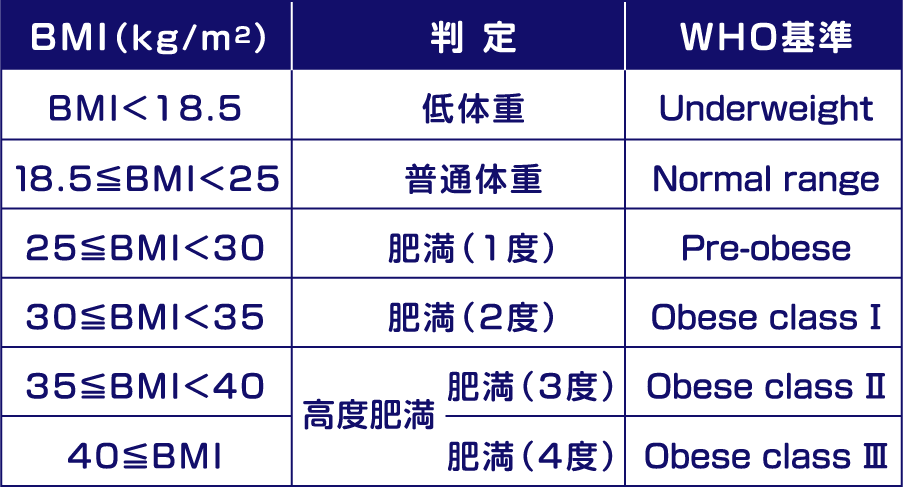
BMIとは
BMI (Body Mass Index)は体格指数ともいわれ、次の計算式によって算出されます。
BMI22を超えると様々な疾患の合併率が高くなることが知られています。
BMI25以上で肥満、BMI35以上で高度肥満と判定されます。
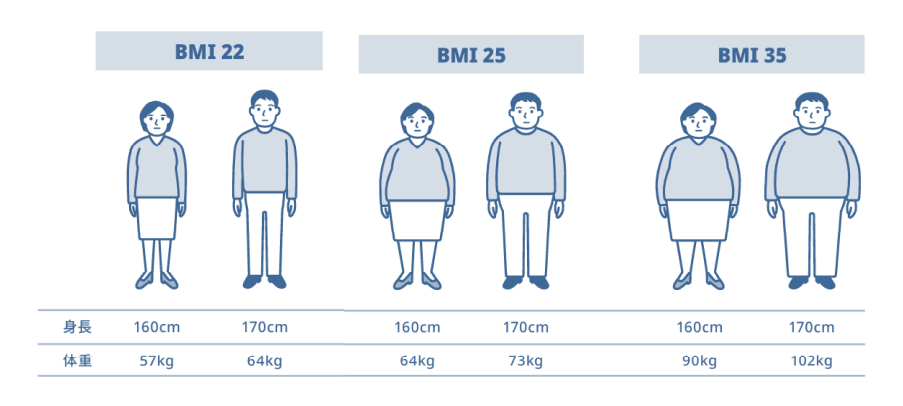
〈BMI早見表〉
BMI=体重(kg)÷身長(m)÷身長(m)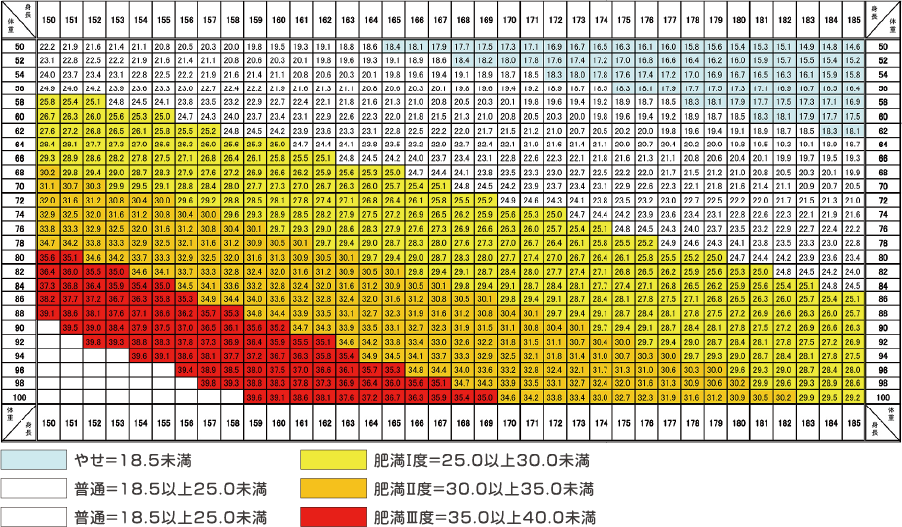
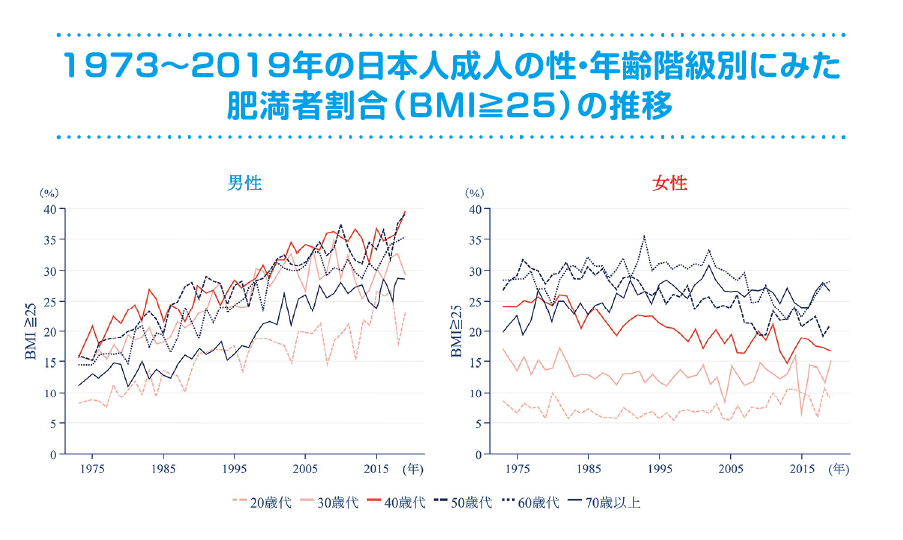
〈世界と日本におけるBMI 25kg/m²以上の割合〉
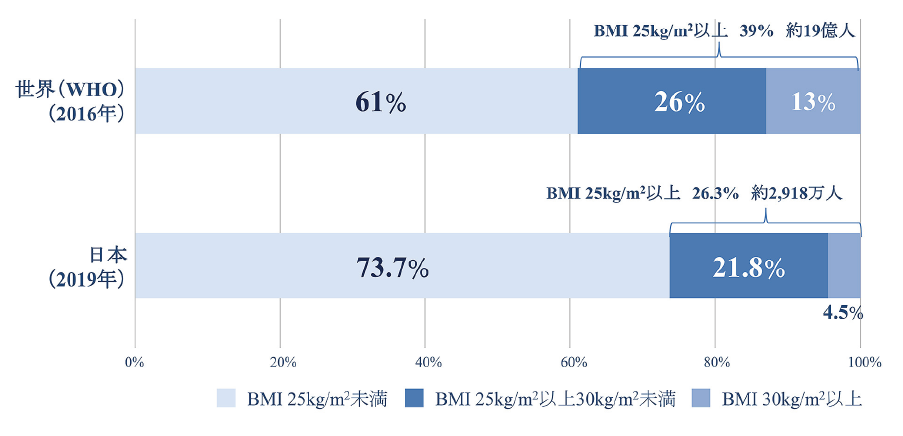
- 対象及び方法:
- WHOのデータは、Global Health Observatory data repositor yにおいて、2016年における世界の1 8 歳以上の成人に占める肥満 (BMI≧30kg/m2)と過体重(BMI≧25kg/m2)の割合を推定した1)。日本のデータは令和元年(2019年)の国民生活基礎調査において層化無作為抽出した、296単位区の調査対象世帯中、15歳以上の4,446人 (妊婦除外)のBMIの状況を集計した。日本の肥満者推計は2019年10月1日における15歳以上の人口1億1,095万7,000人(妊婦は除外されていない)より推計した。
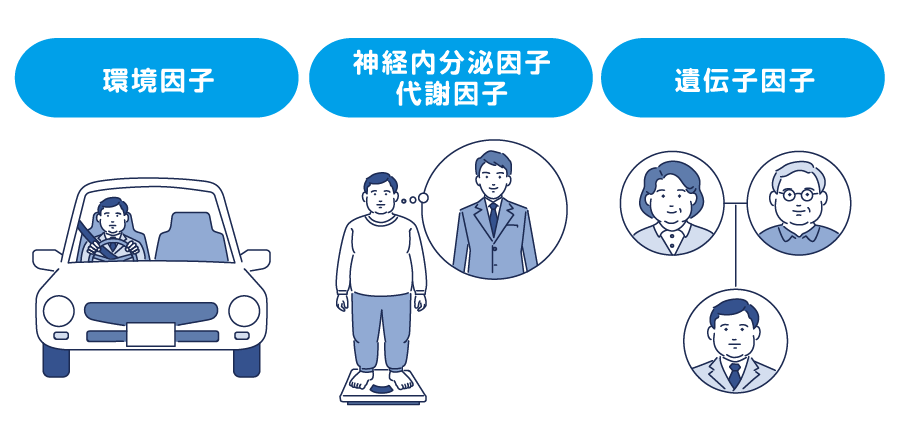
肥満のメカニズム
肥満のメカニズムには、食事や運動などの生活習慣だけではなく、環境因子や、神経内分泌因子・代謝因子、遺伝的因子など様々な要因が関与しています。
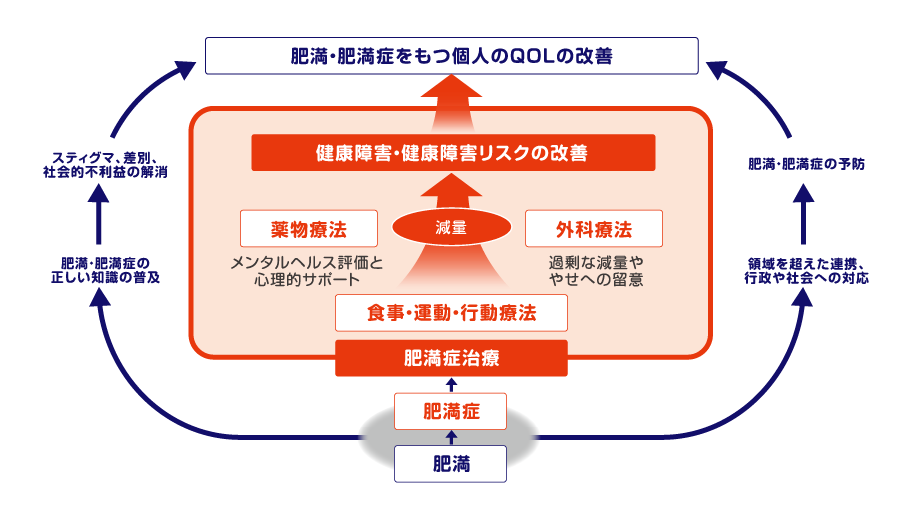
〈肥満症治療の目的と日本肥満学会が目指すもの〉
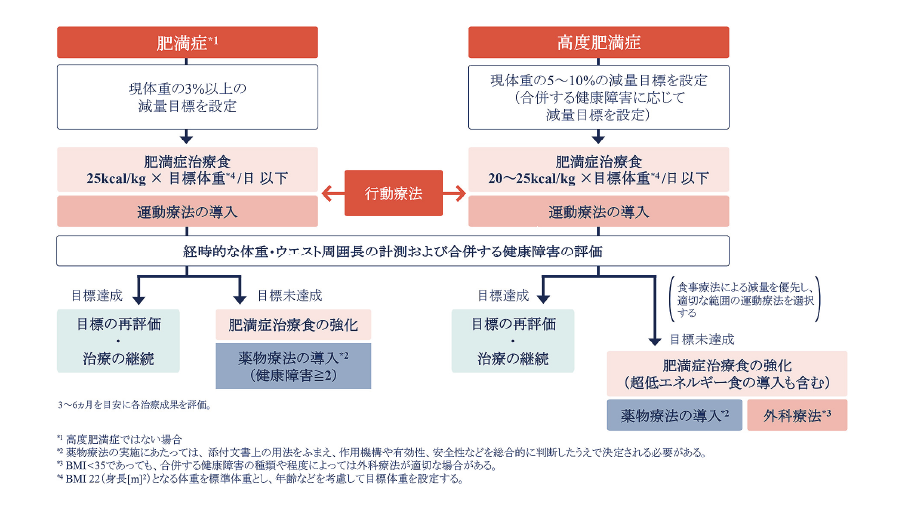
〈肥満症の治療〉
〈肥満症の治療と管理(治療目標)〉
減量は肥満症治療の目的ではなく、手段である
- 治療目的は体重を大きく減量することではなくて、減量によって健康障害を予防・改善することである。
健康障害の予防・改善には内臓脂肪の減少が有効である
- 肥満に関連する健康障害は内臓脂肪の過剰蓄積である。
肥満症の減量目標は3~6ヶ月で現体重の3%
- 3%減量で血糖、血圧、脂質、尿酸、肝機能の改善
- 高度肥満症では5~10%
肥満症治療にあたりスティグマを排除する
- 肥満者が受診を躊躇し診療の機会を逃さないように配慮する。
〈肥満症及び高度肥満症の食事療法〉

- ※1
- 従来は標準体重(BMI 22kg/m²)を目標体重としてきたが、個々の患者に応じた目標体重を定めることが望ましい(年齢別の目標体重の目安として、65歳未満ではBMI 22kg/m²、65~74歳及び75歳以上ではBMI 22≦~<25kg/m²が示されている)。
- ※2
- 必要な蛋白質、ビタミン、ミネラル、微量元素を含むフォーミュラ食は肥満症の食事療法の補助として有用である。
〈運動療法のプログラムの原則〉

〈肥満症の治療と管理(行動療法)〉
肥満症治療において行動療法は有用である
- 日常生活を振り返り、体重増加となる問題行動があれば、自ら気づき、そして修正する。
- 過食や運動不足の改善だけでなく、生活リズムの修正する。
モバイルツールによる食事内容や体重のモニタリング
- 継続率を高め、少なくとも6か月間の短期的減量には有用
〈肥満症の治療と管理(薬物療法)〉
薬物療法は、食事・運動・行動療法によって得られる減量が不十分な肥満症に限りその適応を考慮する
- 1ヵ月あたり0.5kgから1kg程度の減量が続くようであれば継続
有効な体重減少が得られない or 重篤な合併症の治療
- GLP-1受容体作動薬のなかに減量効果をもつものがある。
- GIP/GLP-1受容体作動薬は肥満症への適応が期待される。
- SGLT2阻害薬には体重減少作用がある。
- マジンドールは連続して3か月までの使用に限定される。

〈薬物療法〉

- マジンドール(サノレックス)
- BMI≧35の高度肥満症、3か月を限度
- オルリスタット(アライ)
- 腹部が太めな方(腹囲 男性85cm/女性90cm以上)健康障害を有する人は内服できない要指導医薬品
- セマグルチド(ウゴービ)※2024年2月から日本で使用可能
- 高血圧、脂質異常症、2型糖尿病のいずれかBMI 27以上で2つ以上の肥満に関連する健康障害もしくはBMI 35以上
- チルゼパチド(ゼップバウンド)※2025年2月から日本で使用可能
- 高血圧、脂質異常症、2型糖尿病のいずれかBMI 27以上で2つ以上の肥満に関連する健康障害もしくはBMI 35以上
マンジャロは、グルコース依存性インスリン分泌刺激ポリペプチド(GIP)とグルカゴン様ペプチド-1(GLP-1)の二つの受容体に作用する世界初の持続性GIP/GLP-1受容体作動薬です。
1回使い切りのオートインジェクター型注入器(アテオス)によって、週1回皮下注射します。
あらかじめ注射針が取り付けられた専用ペン型注入器の注入ボタンを押すことで自動的に注射針が皮下にささり、充填されている薬液が注入されます。患者さんが用量を設定したり、注射針を扱ったりする必要はありません。
週1回2.5mgの開始用量から開始し、4週間投与した後、週1回5mgの維持用量に増量します。患者さんの状態に応じて適宜増減が可能な薬剤であり、5mgで効果不十分な場合は、4週間以上の間隔を空けて2.5mgずつ増量ができ、最大で週1回15mgまで使用が可能です。
●マンジャロの使用方法ついての詳細は以下を参照ください。
〈マンジャロと一緒にめざすHbA1c目標値〉
https://jp.lilly.com/diabetes_consumer/assets/pdf/ld_patient/PP-TR-JP-1533.pdf
マンジャロは、グルコース依存性インスリン分泌刺激ポリペプチド(GIP)とグルカゴン様ペプチド-1(GLP-1)の二つの受容体に作用する世界初の持続性GIP/GLP-1受容体作動薬です。
視床下部(満腹中枢)に作用し食欲を抑制したり、胃の運動を抑制し(胃内容物排泄遅延)、満腹感持続の効果もあります。
[副次的評価項目]
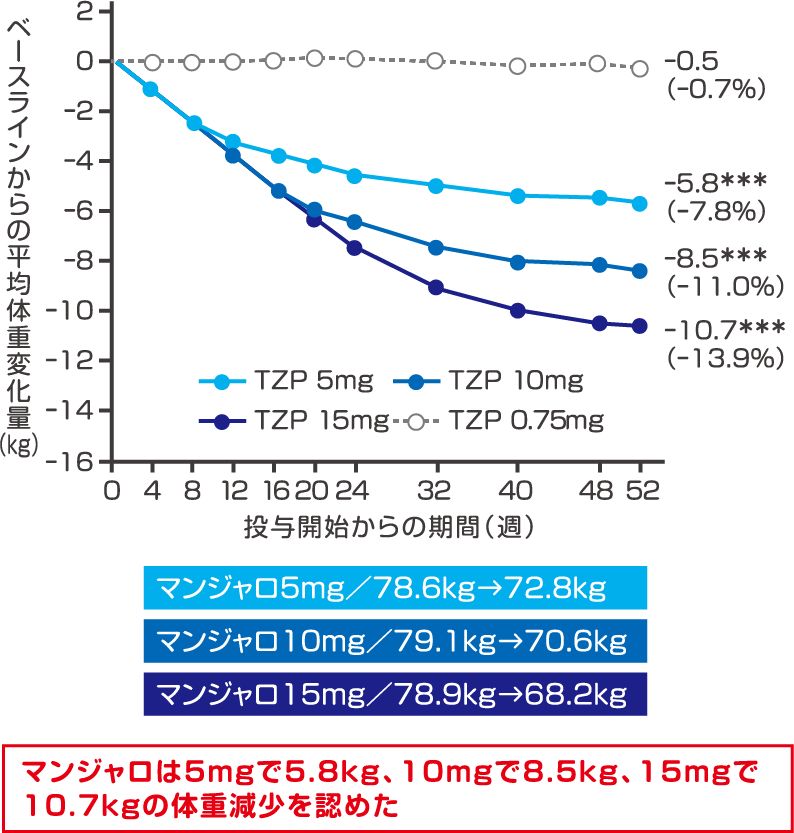
2型糖尿病患者を対象とした国内単独療法試験(SURPASS Jmono)では、投与52週目で血糖コントロール(HbA1c)の改善に加えて、マンジャロ5mg、10mg、15mgそれぞれで7.8%、11%、13.9%と用量依存的 な体重減少を認めました。マンジャロは臨床試験においてGLP-1受容体作動薬よりもより強い体重減少が確認されました。

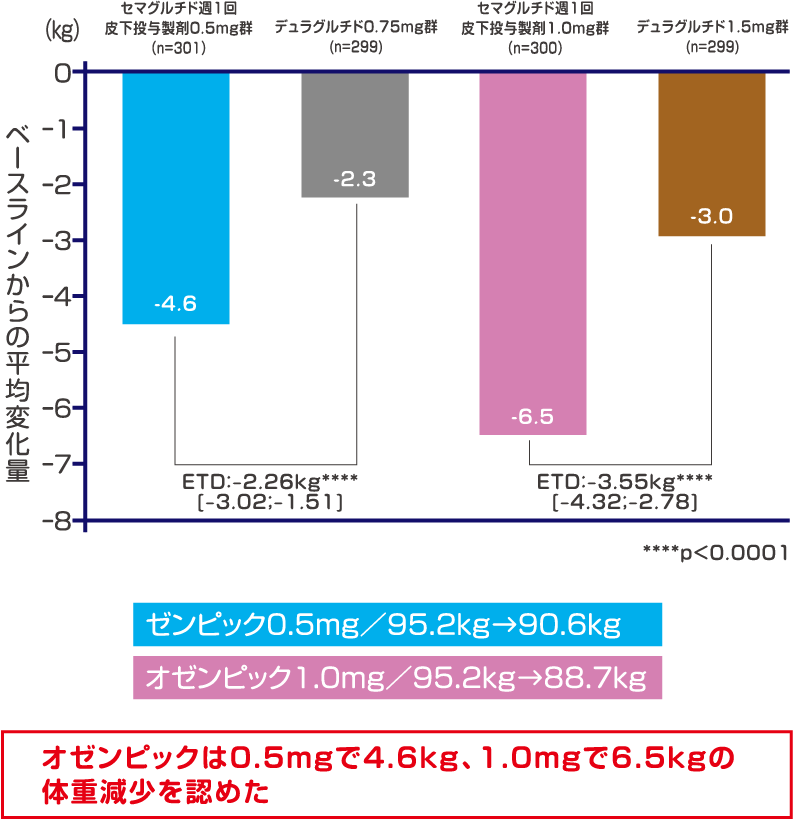
オゼンピックは、グルカゴン様ペプチド-1(GLP-1)の受容体に作用するGLP-1受容体作動薬です。オゼンピック®皮下注2mgは週1回投与する用量調節が可能な複数回使用ペン型注入器です。1本のペンで3つの用量 (0.25mg,0.5mg, 1.0mg) の設定ができます。
治療導入から治療強化まで同じ1本のペンを使用して患者さんの状態に応じて適宜増減が可能です。週1回0.25mgの開始用量から開始し、4週間投与した後、週1回0.5mgの維持用量に増量します。
患者さんの状態に応じて適宜増減が可能な薬剤であり、0.5mgで効果不十分な場合は、4週間以上の間隔をあけて1.0mgまで増量が可能です。注射する毎に注射針の取りつけが必要となります。
●オゼンピックの使用方法についての詳細は以下を参照ください。
〈オゼンピック®皮下注 2mgを正しく使うために〉
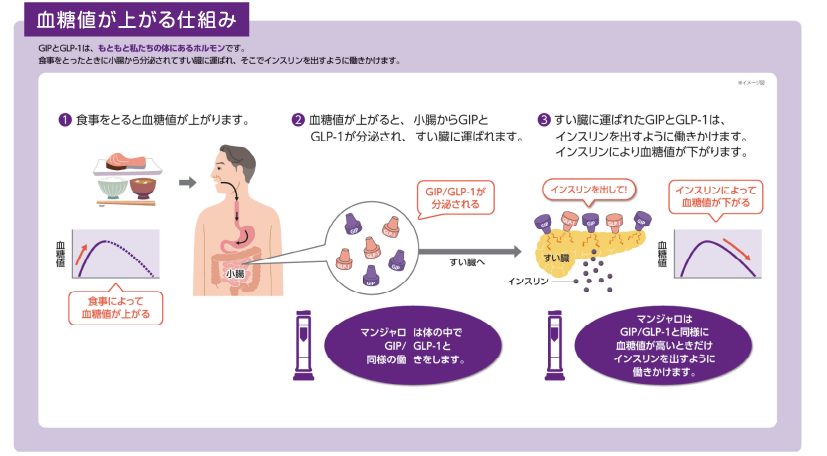
オゼンピックはGLP-1受容体作動薬に分類される薬剤です。
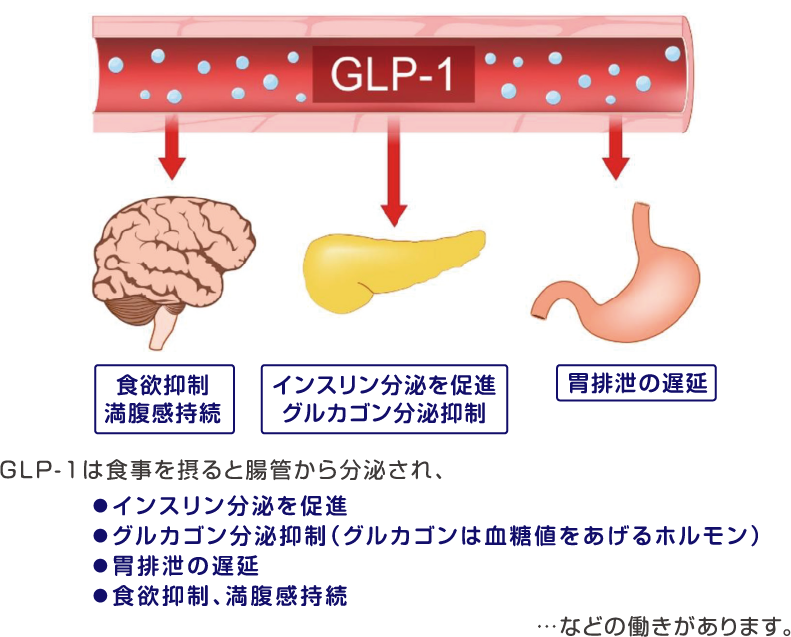
GLP-1はグルカゴン様ペプチド-1(glucagon-like peptide-1)の略で、インスリンの分泌を促進させるホルモンです。
[副次的評価項目]
2型糖尿病患者を対象としたSUSTAIN-7試験における検討


ダイエット外来に関して①

新規肥満症治療薬として2024年2月より「ウゴービ」(一般名セマグルチド)が、2025年4月より「ゼップバウンド」(一般名チルゼパチド)が保険適用となりました。
しかしウゴービとゼップバウンドは最適使用推進ガイドラインの対象医薬品となっており、保険適用の使用条件は非常に厳しくなっています。高血圧、脂質異常症または2型糖尿病のいずれかに対し治療中であることが必須で、さらに以下のいずれかの条件を満たす場合に使用できます(BMIが35 kg/m²以上もしくはBMIが27㎏/m²以上35㎏/m²未満の場合、2つ以上の肥満に関連する健康障害を有している)。
また、投与できるのは日本糖尿病学会、日本内分泌学会、日本循環器学会の教育認定施設に限られ、ウゴービとゼップバウンドを処方する施設において、食事療法などの肥満症治療を6カ月以上実施しても、十分な効果が得られない場合ということも処方の条件に加わっています。
一方、自宅から教育認定施設が遠方である場合やお仕事などで教育認定施設への6ヵ月通院が難しい場合や早く治療を開始したい患者さんも多くいます。またウゴービとゼップバウンドは68週間限定の薬であり、投与終了後にリバウンドする可能性があります。
以上の問題点から肥満症に対する治療薬の自費診療へのニーズが高まっています。昨今治療薬を自費診療で行っているクリニックは多くありますが、必ずしも糖尿病専門医や内分泌代謝専門医が処方しているわけではありません。
私は糖尿病専門医、内分泌代謝専門医の立場から普段からウゴービと同じ成分であるオゼンピック・リベルサス(一般名セマグルチド)やゼップバウンドと同じ成分であるマンジャロ(一般名チルゼパチド)を非常に多くの2型糖尿病患者さんに日常的に処方しており、また薬剤の効果や特性、副作用に熟知しており、糖尿病専門医がこれらの薬剤を処方する意義は大きいと考えています。
ダイエット外来に関して②
当院でのダイエット外来では、一般的に肥満と定義されるBMI25以上の方、もしくはBMI23以上で肥満に関連する以下の健康障害(下記)が2つ以上ある方が薬剤投与の対象となります 。
- 〈健康障害〉
- 高血圧、耐糖能異常、脂質異常症、高尿酸血症・痛風、脂肪肝、心筋梗塞・狭心症、脳梗塞、睡眠時無呼吸症候群、運動器疾患(変形性関節症・脊椎症)、肥満関連、腎臓病、月経異常・不妊
BMI23(開始が可能な基準)とBMI25(開始が望ましい基準)の目安となる体格

- 美容・痩身目的の薬剤使用は当院では行っておりませんので、体格の基準に該当しない方は開始できません。
- BMIとは、ボディ・マス・インデックスの略で、体格を表す指数です。
BMI=体重(kg)÷身長(m)÷身長(m)で計算されます。 - 費用に関しては当院ホームページの「お知らせ」をご参照ください。
ダイエット外来で使用する薬剤に関して

当院のダイエット外来ではGIP/GLP-1 受容体作動薬であるマンジャロ皮下注または、GLP-1 受容体作動薬であるオゼンピック皮下注を使用します。
マンジャロは2型糖尿病患者を対象とした国内単独療法試験(SURPASS Jmono)において、投与52週目で血糖コントロール(HbA1c)の改善に加えて、マンジャロ5mgで5.8kg、10mgで8.5kg、15mgで10.7kgの体重減少を認めました。オゼンピックは2型糖尿病患者を対象としたSUSTAIN-7試験において投与40週目で血糖コントロール(HbA1c)の改善に加えて、 0.5mg で4.6kg、1.0mgで6.5kgの体重減少を認めました。
〈マンジャロ・オゼンピックの主な副作用〉
最も多い副作用は吐き気、嘔吐、下痢、便秘、食欲低下などの消化器症状、全身倦怠感などです。薬剤開始時や増量時に起こりやすいです。自己注射による内出血、痛み、赤み、熱感、硬結、また重大な副作用として膵炎、低血糖、腸閉塞があります。まれにアナフィラキシーなどのアレルギー反応などの副作用が報告されています。
〈安全性への懸念から以下の患者さんには薬剤の処方は出来ません〉
- 20歳未満の方、70歳以上の方
- 妊娠中、授乳中、妊娠の可能性がある方、産後3ヶ月以内の方
- 重度の腎機能障害、透析中、重度の肝機能障害、腸閉塞、膵炎の方
- 摂食障害(過食症・拒食症)、うつ病の方
- 低体重の方
(マンジャロ・オゼンピックの投与はBMI25以上もしくはBMI23以上で肥満に関連する健康障害が2つ以上あるが対象となります。)
体格の基準に該当しない方は開始できません。
- 激しい運動やアルコール過飲、栄養不良など低血糖をおこす恐れがある方
- 悪性腫瘍(がん)の治療中の方
- その他医師の判断で薬剤投与が不適切と判断した場合には処方を出来ない場合があります。
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:00~12:30 | ● | ● | ● | ● | ● | ●<13:30まで> |
| 15:30~18:30 | ● | ● | ● | ─ | ● | ─ |
- 午前の受付開始は8:50から、午後の受付開始は15:20からです。
- 土曜日の診療は、9:00~13:30です。








